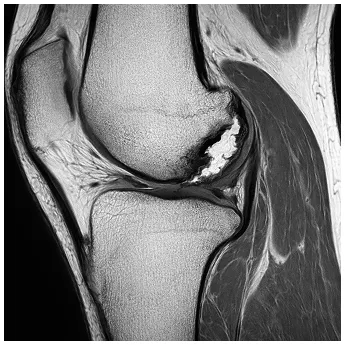
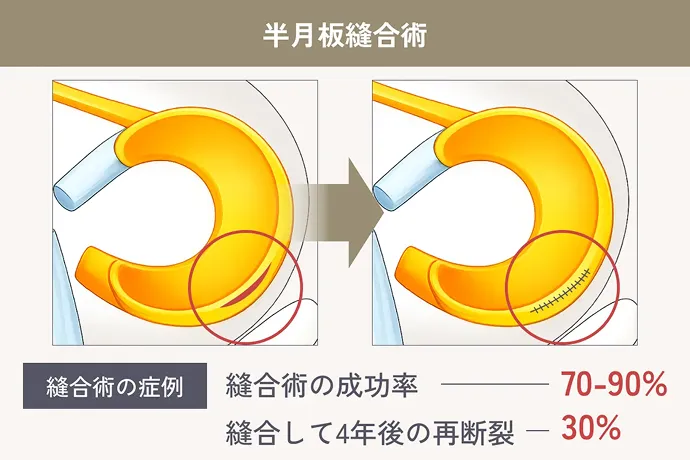
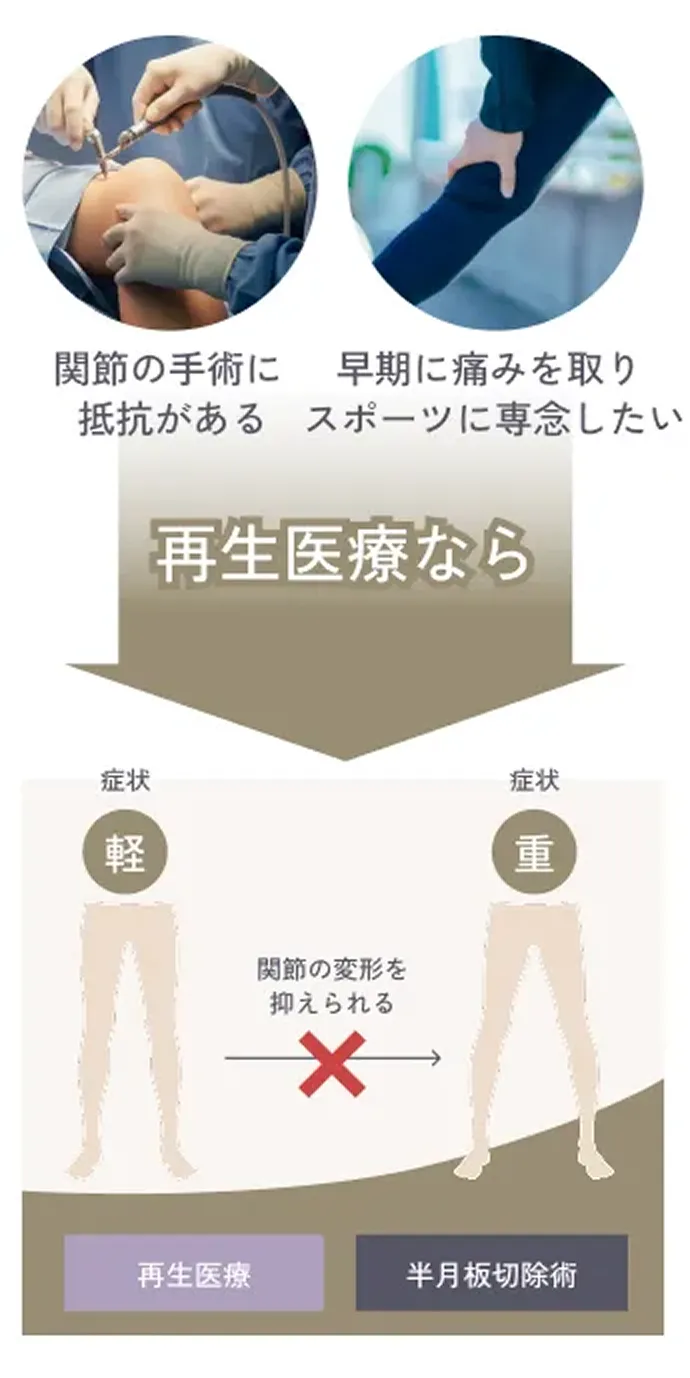
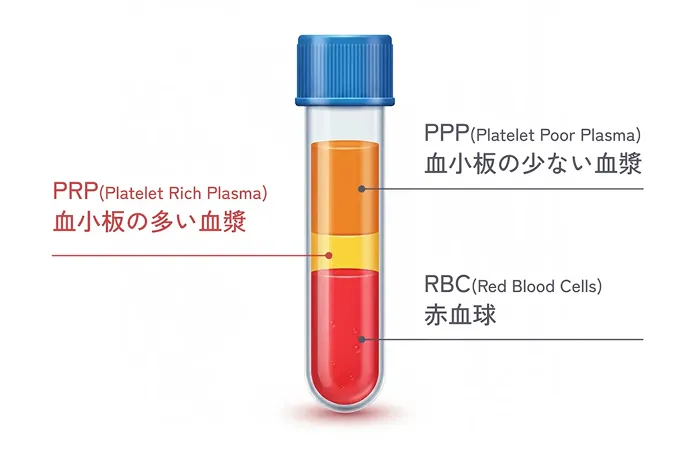
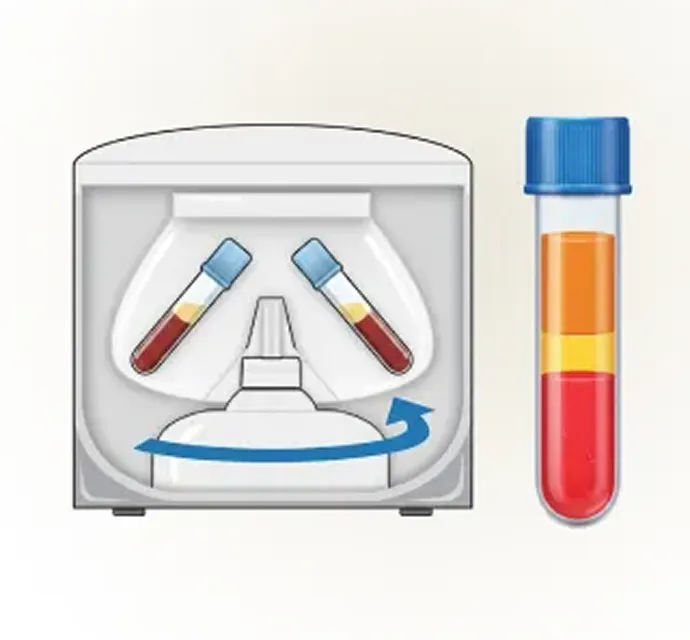
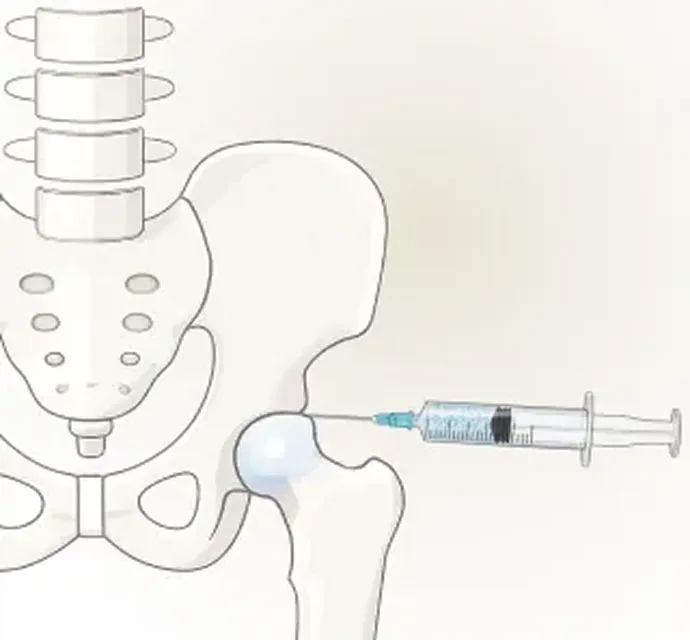
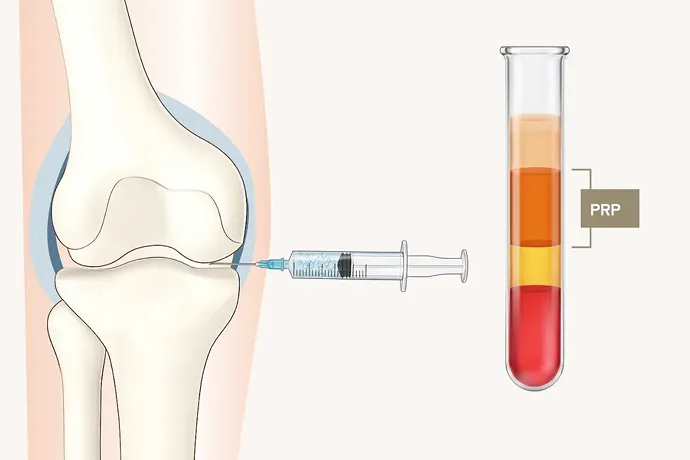
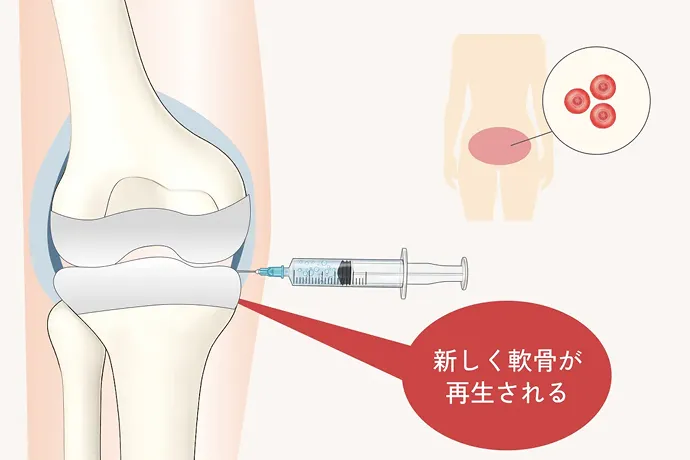
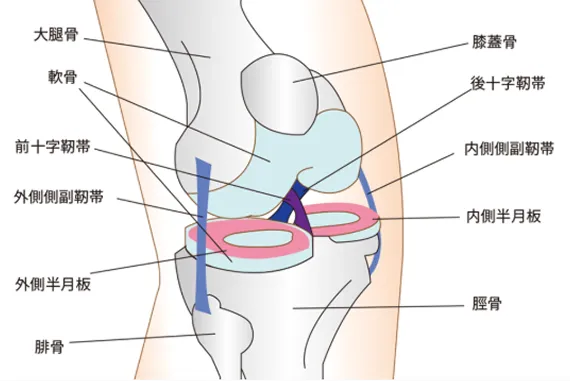
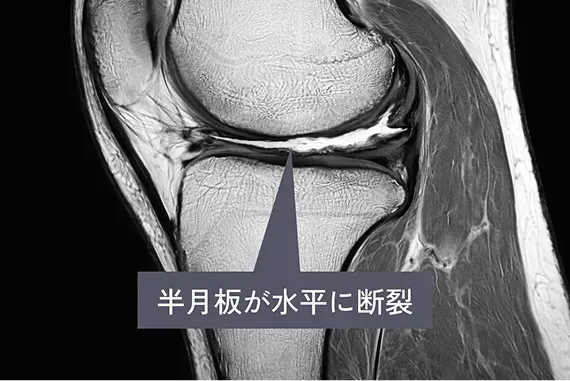
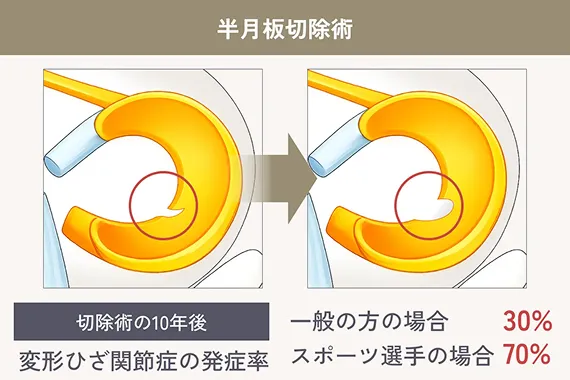
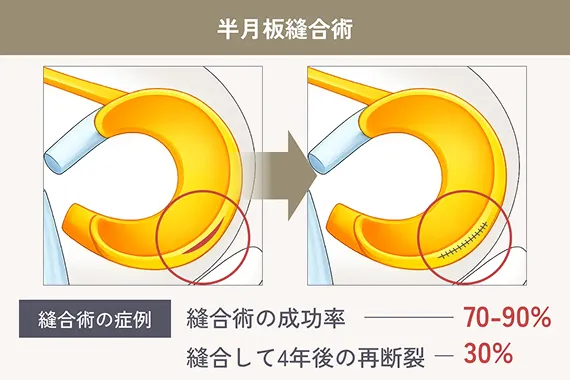
再生医療の大きな魅力のひとつは、半月板の損傷に対して手軽に治療できる点です。軽い痛みしかない場合、医師から手術を勧められないこともありますが、実は損傷した半月板は自然には元に戻らず、放置すると徐々に痛みが強くなったり、損傷が進行することがあります。できるだけ早く治療を始めることが大切です。
半月板損傷の拡大
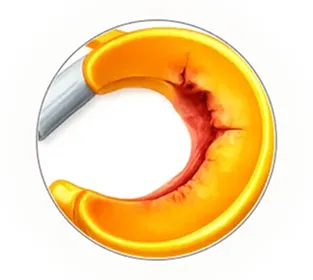
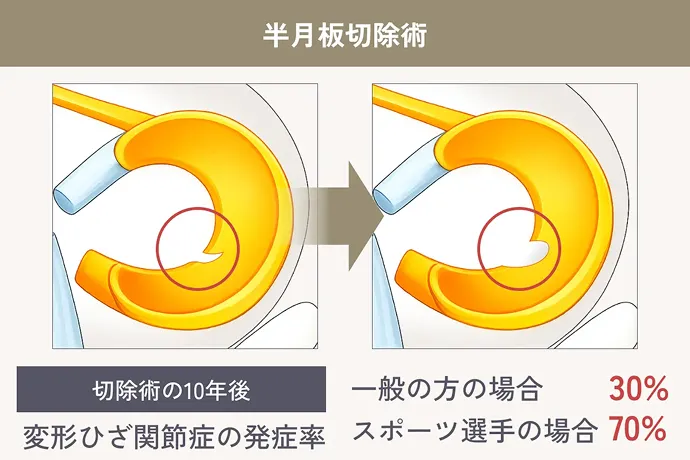
日常生活に支障がない程度の半月板損傷も、放置しすぎると傷が拡大し、ゆくゆくは変形性膝関節症に。
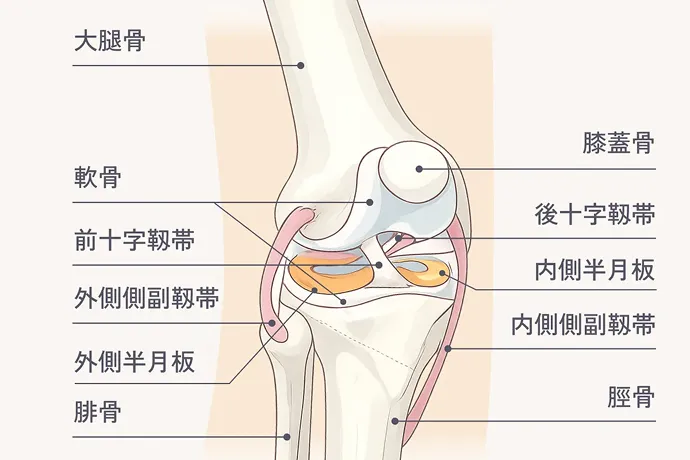
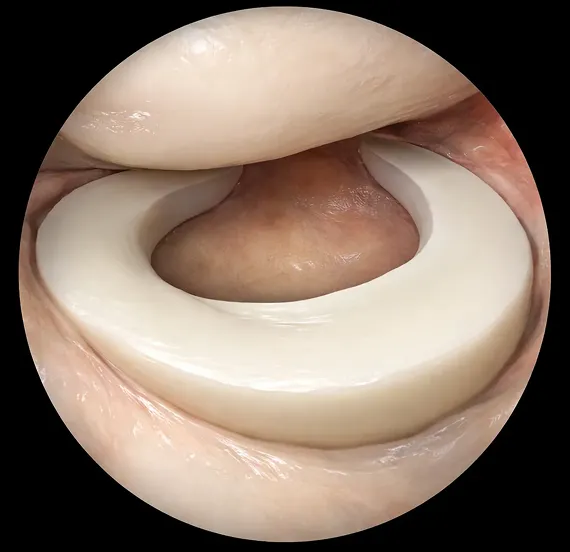
正常
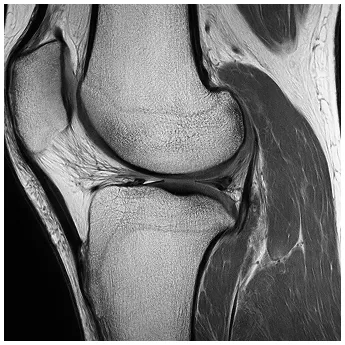
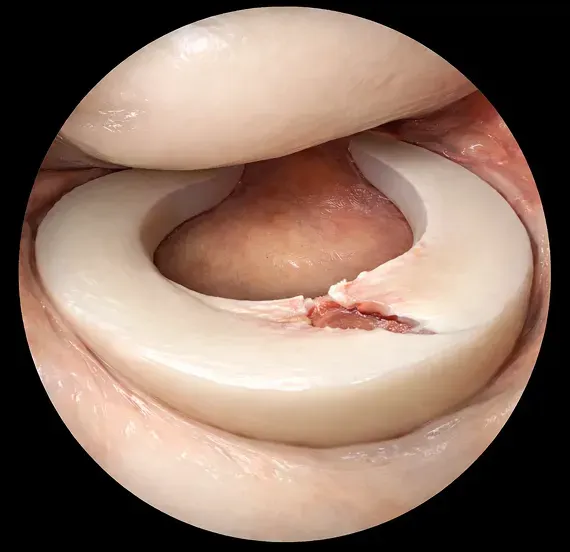
半月板損傷